Dokumentation von Tumoren der Brust
Auf dieser Seite finden Sie Hinweise und Empfehlungen für die Dokumentation von Brusttumoren.
- Brusttumoren
- Allgemeine Dokumentationshinweise
- Schulungsvideo
- Diagnosedatum
- ICD-10-GM
- Topographie
- Morphologie
- TNM-Kategorien und UICC-Stadien
- Organspezifisches Ergänzungsmodul "Mammakarzinome"
- Molekulare Marker
- Allgemeiner Leistungszustand
- Histopathologischer Differenzierungsgrad
- Behandlung
- Verlauf
- Empfehlungen des Doku-Netzwerkes der § 65c-Plattform
Brusttumoren
Allgemeine Dokumentationshinweise
1. Hinweise zum Mammographie-Screening
- Bitte geben Sie bei „Erstdiagnosedatum“ das Datum des ersten Termins an.
- Werden Ultraschalluntersuchungen der Sentinel-Lymphknoten durchgeführt, bitte mindestens die Ausprägung „cN“ angeben.
- Sofern es von Ihren Prozessen her möglich ist, bitten wir Sie nicht dieselben Informationen mehrmals zu senden. Bitte sehen Sie von Doppelmeldungen ab!
Schulungsvideo
Dokumentationsleitfaden
Diagnosedatum
- Das Diagnosedatum entspricht dem Datum der histologischen Sicherung und ist tagesgenau (TT.MM.JJJJ) zu dokumentieren.
- Nur in Fällen, in denen keine tagesgenaue Dokumentation möglich ist, erfolgt die Angabe "monatsgenau" (15.MM.JJJJ) bzw. "jahresgenau" (01.07.JJJJ).
ICD-10-GM
- Das Mammakarzinom wird mit dem ICD-10-GM-Code C50.- „Bösartige Neubildung der Brustdrüse“ verschlüsselt.
- Carcinoma in situ der Brustdrüse werden mit dem ICD-10-GM-Code D05.- "Carcinoma in situ der Brustdrüse" verschlüsselt.
- Gutartige Tumoren und Neubildungen unsicheren oder unbekannten Verhaltens der Brustdrüse sind nicht meldepflichtig. Hier finden Sie eine Übersicht aller meldepflichtigen Krebserkrankungen.
Topographie
Für das Krebsregister sind in situ und invasive Mammatumoren relevant. Diese werden mit der Topographie „C50 – Brust (Mamma) (ohne Brusthaut = C44.5)“ nach ICD-O-3 verschlüsselt. Genaue Lokalisationsbezeichnungen, Synonyme und Untereinheiten sind unten stehender Tabelle zu entnehmen.
 © Hessisches Krebsregister
© Hessisches Krebsregister Multifokale und multizentrische Tumoren
- Bei multifokalen Tumoren (multiple Herde in einem Quadranten) wird die Anzahl der Herde im TNM unter „m“ vermerkt. Wenn nicht bekannt ist, wie viele Herde genau vorliegen, kann auch ein "m" eingetragen werden. Für die Angabe der Histologie bzw. des TNMs ist der prognostisch schlechteste Herd zu berücksichtigen.
- Das gleiche Vorgehen gilt auch für multizentrische Tumoren, d. h. multiple Herde in mehr als einem Quadranten. Hier ist die Lokalisation als C50.9 anzugeben, da mehr als ein Quadrant betroffen ist (nicht C50.8, da nicht zwingend überlappend).
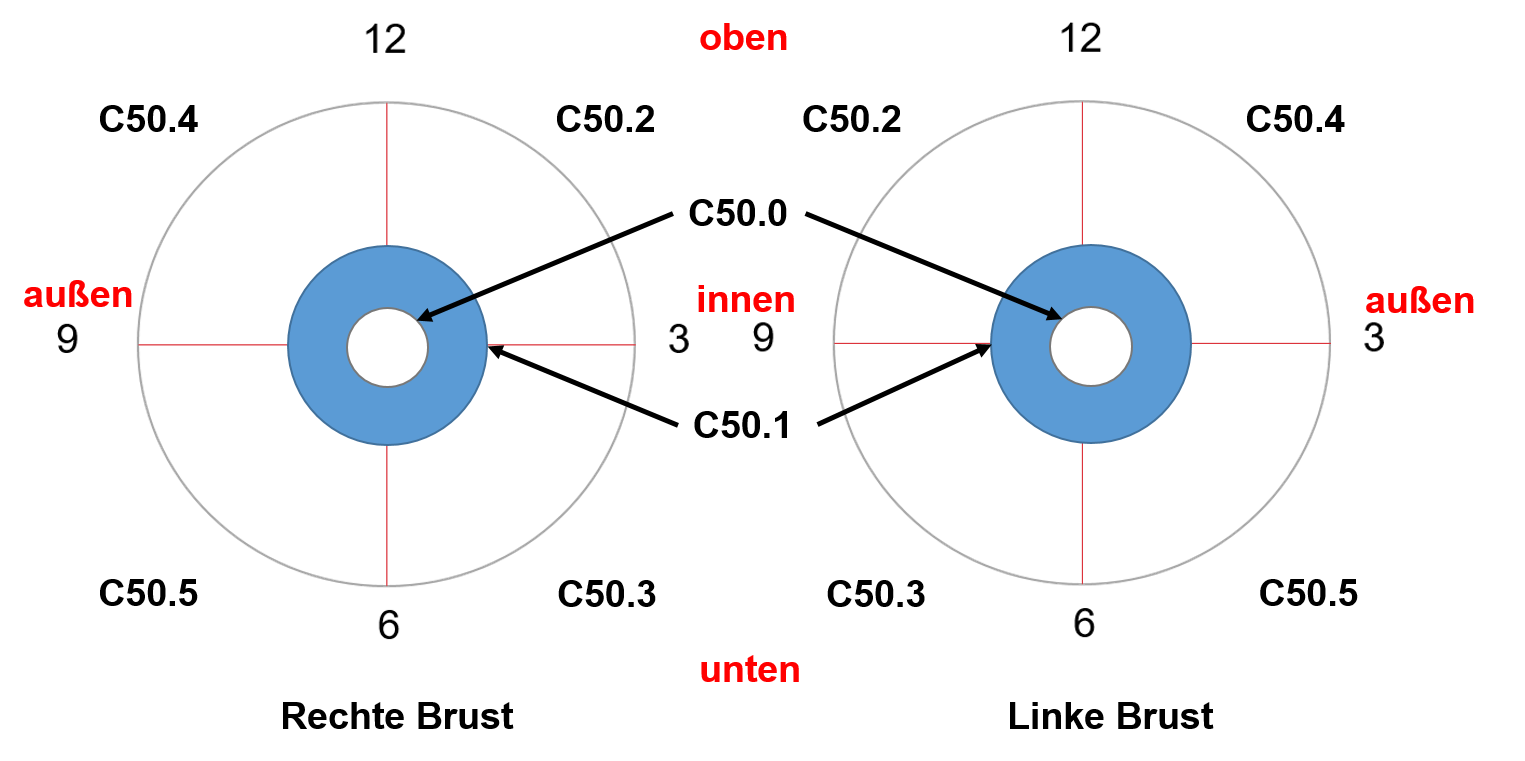
Lokalisation und Seitenangabe
ICD-O-3 Topographie | Seite | Bezeichnung | Synonyme/Untereinheiten |
|---|---|---|---|
C50.0 | L, R, U | Mamille | Areola |
C50.1 | L, R, U | Zentraler Drüsenkörper der Brust/Mamma | retromamillär=retroareolär |
C50.2 | L, R, U | Oberer innerer Quadrant der Brust/Mamma | |
C50.3 | L, R, U | Unterer innerer Quadrant der Brust/Mamma | |
C50.4 | L, R, U | Oberer äußerer Quadrant der Brust/Mamma | |
C50.5 | L, R, U | Unterer äußerer Quadrant der Brust/Mamma | |
C50.6 | L, R, U | Recessus axillaris der Brust/Mamma | Axilläre Ausläufer der Brust/Mamma |
C50.8 | L, R, U | Brust/Mamma, mehrere Teilbereiche überlappend | Kaudaler Anteil der Brust |
C50.9 | L, R, U | Brust/Mamma o. n. A. | Brustdrüse |
Bei bilateralen Tumoren (Mammatumoren beidseits) sowie bei kontralateralen Rezidiven wird pro Seite eine Diagnose erfasst.
Morphologie
- Neben den am häufigsten vorkommenden Karzinomen der Brust sollen auch alle weiteren Tumoren mit ICD-10-GM C50 dokumentiert werden.
- Bei der Meldung von OP-Histologien ist darauf zu achten, die korrekte Anzahl der untersuchten/befallenen Lymphknoten sowie die korrekte Anzahl der untersuchten/befallenen Sentinel-Lymphknoten zu übermitteln.
TNM-Kategorien und UICC-Stadien
Die TNM-Klassifikation erfolgt entsprechend dem TNM-Handbuch und gilt nur für Karzinome der weiblichen sowie der männlichen Brust.
c/pT-Kategorie
c/pT-Kategorie | Beschreibung |
|---|---|
TX | Primärtumor kann nicht beurteilt werden |
T0 | Kein Anhalt für Primärtumor |
Tis | Carcinoma in situ |
Tis (DCIS) | Duktales Carcinoma in situ |
Tis (LCIS) | Lobuläres Carcinoma in situ |
Tis (Paget) | M. Paget der Mamille ohne nachweisbaren Tumor |
T1 | Tumorgröße ≤ 2 cm in größter Ausdehnung |
T1mi | Mikroinvasion < 0,1 cm in größter Ausdehnung |
T1a | > 0,1 cm und < 0,5 cm in größter Ausdehnung |
T1b | > 0,5 cm und < 1,0 cm in größter Ausdehnung |
T1c | > 1,0 cm und < 2 cm in größter Ausdehnung |
T2 | > 2 cm und < 5 cm in größter Ausdehnung |
T3 | > 5 cm in größter Ausdehnung |
T4 | Tumor jeder Größe mit direkter Ausdehnung auf Brustwand oder Haut, soweit unter T4a bis T4d beschrieben |
T4a | Ausdehnung auf die Brustwand |
T4b | Ödem (inkl. Apfelsinen-/ Orangenhaut) oder Ulzeration der Brusthaut oder Satellitenknötchen der Haut derselben Brust |
T4c | Kriterien T4a + T4b gemeinsam |
T4d | Entzündliches (inflammatorisches) Karzinom |
Invasive Karzinome mit einem begleitenden in situ-Anteil werden zunächst mit dem jeweiligen T-Wert zwischen T1 und T4 klassifiziert und dann mit einem (is) ergänzt. Ein 3 cm großes invasives Mammakarzinom mit begleitendem in situ-Anteil würde als T2(is) klassifiziert werden.
cN-Kategorie
cN-Kategorie | Beschreibung |
|---|---|
NX | Regionäre Lymphknotenmetastasen können nicht beurteilt werden |
N0 | Klinisch kein Nachweis von regionären Lymphknotenmetastasen |
N1 | Metastase(n) in beweglichen ipsilateralen axillären Lymphknoten der Level I und II |
N2 | Ipsilaterale axilläre Lymphknotenmetastase(n) (Level I und II), untereinander oder an andere Strukturen fixiert oder Metastase(n) in klinisch erkennbaren ipsilateralen Lymphknoten entlang der A. mammaria interna in Abwesenheit klinisch erkennbarer axillärer Lymphknotenmetastasen |
N2a | Metastase(n) in ipsilateralen axillären Lymphknoten der Level I und II, untereinander oder an andere Strukturen fixiert |
N2b | Metastase(n) in klinisch erkennbaren ipsilateralen Lymphknoten entlang der A. mammaria interna in Abwesenheit klinisch erkennbarer axillärer Lymphknotenmetastasen |
N3 | Metastase(n) in ipsilateralen infraklavikulären Lymphknoten (Level III) mit oder ohne Beteiligung der axillären Lymphknoten der Level I und II oder in klinisch erkennbaren ipsilateralen Lymphknoten entlang der A. mammaria interna in Anwesenheit klinisch erkennbarer axillärer Lymphknotenmetastasen der Level I und II oder Metastase(n) in ipsilateralen supraklavikulären Lymphknoten mit oder ohne Beteiligung der axillären Lymphknoten oder der Lymphknoten entlang der A. mammaria interna |
N3a | Metastase(n) in ipsilateralen infraklavikulären Lymphknoten (Level III) mit oder ohne Beteiligung der axillären Lymphknoten der Level I und II |
N3b | Metastase(n) in klinisch erkennbaren ipsilateralen Lymphknoten entlang der A. mammaria interna in Anwesenheit klinisch erkennbarer axillärer Lymphknotenmetastasen der Level I und II |
N3c | Metastase(n) in ipsilateralen supraklavikulären Lymphknoten mit oder ohne Beteiligung der axillären Lymphknoten oder der Lymphknoten entlang der A. mammaria interna |
pN-Kategorie
pN-Kategorie | Beschreibung |
|---|---|
NX | Regionäre Lymphknotenmetastasen können nicht beurteilt werden, z. B. wenn sie nicht entnommen oder bereits früher entfernt wurden. |
N0 | Keine regionären Lymphknotenmetastasen |
N1 | Mikrometastasen; Metastasen in 1–3 ipsilateralen axillären Lymphknoten und/oder ipsilateralen Lymphknoten entlang der A. mammaria interna mit mikroskopischer(en) Metastase(n), nachgewiesen durch Untersuchung des Schildwächterlymphknotens, aber nicht klinisch erkennbar |
N1mi | Mikrometastase(n) (> 0,2 mm (und/oder mehr als 200 Tumorzellen) und < 0,2 cm) |
N1a | Mikrometastase(n) (> 0,2 mm (und/oder mehr als 200 Tumorzellen) und < 0,2 cm) |
N1b | Mikroskopische Metastase(n) in Lymphknoten entlang der A. mammaria interna, nachgewiesen durch Untersuchung des Schildwächterlymphknotens, aber nicht klinisch erkennbar |
N1c | Metastasen in 1–3 axillären Lymphknoten und Lymphknoten entlang der A. mammaria interna |
N2 | Metastasen in 4–9 axillären Lymphknoten oder in klinisch erkennbaren ipsilateralen Lymphknoten entlang der A. mammaria interna ohne axilläre Lymphknoten |
N2a | Lymphknotenmetastasen in 4–9 axillären Lymphknoten, mindestens eine > 2,0 mm in größter Ausdehnung |
N2b | Metastase(n) in klinisch erkennbaren Lymphknoten entlang der A. mammaria interna ohne axilläre Lymphknotenmetastasen |
N3a | Metastase(n) in 10 oder mehr axillären Lymphknoten (mindestens eine größer als 2,0 mm) oder in ipsilateralen infraklavikulären Lymphknoten |
N3b | Metastase(n) in klinisch erkennbaren Lymphknoten entlang der A. mammaria interna mit mindestens einer axillären Lymphknotenmetastasen oder Lymphknotenmetastasen in mehr als 3 axillären Lymphknoten und in Lymphknoten entlang der A. mammaria interna, nachgewiesen durch Untersuchung des/der Schildwächterlymphknoten(s), aber nicht klinisch erkennbar |
N3c | Metastase(n) in ipsilateralen supraklavikulären Lymphknoten |
M-Kategorie
M-Kategorie | Beschreibung |
|---|---|
cM0 | Keine Fernmetastasen |
c/pM1 | Fernmetastasen |
Stadium
Stadium | T | N | M |
|---|---|---|---|
Stadium 0 | Tis | N0 | M0 |
Stadium I A | T1 | N0 | M0 |
Stadium I B | T0, T1 | N1mi | M0 |
Stadium II A | T0, T1 | N1 | M0 |
Stadium II A | T2 | N0 | M0 |
Stadium II B | T2 | N1 | M0 |
Stadium II B | T3 | N0 | M0 |
Stadium III A | T0, T1, T2 | N2 | M0 |
Stadium III A | T3 | N1, N2 | M0 |
Stadium III B | T4 | N0, N1, N2 | M0 |
Stadium III C | Jedes T | N3 | M0 |
Stadium IV | Jedes T | Jedes N | M1 |
- Sowohl die klinische als auch die pathologische TNM-Klassifikation ist zu melden.
- Liegen Fernmetastasen vor, ist deren Lokalisation anzugeben.
- Die Invasion von Lymphgefäßen und Venen soll dokumentiert werden.
- Die Art der Diagnosesicherung ist zu übermitteln.
Organspezifisches Ergänzungsmodul
"Mammakarzinome"
Mithilfe des organspezifischen Ergänzungsmodules Mammakarzinom können zentrale Informationen, die über die Dokumentation des onkologischen Basisdatensatzes hinausgehen, dokumentiert werden. Die Dokumentation ist im Rahmen verschiedener Meldeanlässe möglich und erwünscht.
Prätherapeutischer Menopausenstatus
Ausprägung / Erklärung
- 1 / Prämenopausal
- 2 / Postmenopausal
- U / Unbekannt
Prämenopausal umfasst perimenopausal.
Hormonrezeptorstatus: Östrogen
Ausprägung / Erklärung
- P / Positiv (IRS >= 1)
- N / Negativ
- U / Unbekannt
Hormonrezeptorstatus: Progesteron
Ausprägung / Erklärung
- P / Positiv (IRS >= 1)
- N / Negativ
- U / Unbekannt
Her2neu-Status
Ausprägung / Erklärung
- P / Positiv, d. h. ICHC+++ oder ICHC++ und ISH (FISH, CISH o. Ä.) positiv
-
N / Negativ
-
U / Unbekannt
Präoperative Drahtmarkierung durch Bildgebung gesteuert
Ausprägung / Erklärung
- M / Mammografie
- S / Sonografie
- T / MRT
- N / Keine Drahtmarkierung durch Bildgebung
- U / Unbekannt
Intraoperatives Präparatröntgen/Sonografie
Ausprägung / Erklärung
- M / Mammografie
- S / Sonografie
- N / Nein
- U / Unbekannt
Tumorgröße invasives Karzinom
Ausprägung / Erklärung
- 0 / Kein invasives Karzinom
- (n) / Größe invasives Karzinom in mm (natürliche Zahl)
- U / Nicht zu beurteilen
Datum des Sozialdienstkontaktes
Ausprägung / Erklärung
- TT.MM.JJJJ / Datum des Kontakts
- N / Nein - kein Kontakt
- U / Nicht zu beurteilen
Datum der Studienrekrutierung
Ausprägung / Erklärung
- TT.MM.JJJJ / Einschlussdatum
- N / Keine Studienteilnahme
- U / Nicht zu beurteilen
Weitere Informationen zum organspezifischen Ergänzungsmodul finden Sie auf
der Website basisdatensatz.de:
Molekulare Marker
Ki67
Ki67 ist ein kontinuierlicher Marker der Proliferationsaktivität und gibt den Prozentsatz Ki-67-positiver Tumorzellen bezogen auf die Gesamtzahl der Tumorzellen an (Bestimmung mittels IHC). Dokumentation als weitere Klassifikation „Ki67“:
Ausprägung / Erklärung
- N / Niedrig (1–10 %)
- M / Mittel (11–25 %)
- H / Hoch (> 25 %)
- U / Unbekannt
- X / Nicht bestimmbar
BRCA-1,2-Mutation
Mutationen in den Breast Cancer Associated Genes 1 und 2 (BRCA1/2) liegen häufig als Keimbahnmutation vor (BRCAness), können aber auch als somatische, d. h. spontane Mutation entstehen. Dokumentation somatischer Mutationen als weitere Klassifikation „BRCA1,2“:
Ausprägung / Erklärung
- M / Mutation
- W / Wildtyp
- N / Nicht bestimmbar
- U / Unbekannt
Allgemeiner Leistungszustand
Dokumentation nach ECOG oder Karnofsky
Der Allgemeinzustand spielt bei der Therapiestratifizierung eine wichtige Rolle. Er ist bei der Diagnosestellung sowie im Verlauf nach ECOG oder Karnofsky zu dokumentieren.
Histopathologischer Differenzierungsgrad
- Das Grading für invasive Karzinome erfolgt nach Elston and Ellis (1991) und ist definiert für die männliche und weibliche Brust (vgl. TNM-Handbuch 7. und 8. Auflage).
- Ein Grading für in situ-Tumore ist nur für das duktale Carcinoma in situ (DCIS) definiert (vgl. WHO-Classification of Breast tumours).
- Für alle anderen in situ-Tumore gilt kein Grading und es ist „trifft nicht zu“ zu dokumentieren.
Grading für invasive Mammakarzinome
Grading / Definition
- G1 / Gut differenziert
- G2 / Mäßig differenziert
- G3 / Schlecht differenziert
Grading für DCIS der Mamma
Grading / Definition
- L / Low grade
- M / Intermediate
- H / High grade
Behandlung
Operationen
Operationen sind mit den OPS-Codes so genau wie möglich anzugeben. Zudem sind bei einer Operationsmeldung u. a. Datum, Intention, Morphologie, Residualstatus sowie Komplikationen erforderliche Angaben. Das Nichtvorhandensein von Komplikationen ist ebenfalls zu dokumentieren.
Tumortherapeutische Operation
- 5-870.- Partielle (brusterhaltende) Exzision der Mamma und Destruktion von Mammagewebe
- 5-872.- (Modifizierte radikale) Mastektomie
- 5-874.- Erweiterte (radikale) Mastektomie mit Resektion an den Mm. pectorales majores et minores und Thoraxwandteilresektion
- 5-877.- Subkutane Mastektomie und hautsparende Mastektomieverfahren
- 5-882.- Operationen an der Brustwarze
Lymphknotenexzision
- 5-401.1- Exzision einzelner Lymphknoten und Lymphgefäße, Axillär
- 5-406.1- Regionale Lymphadenektomie (Ausräumung mehrerer Lymphknoten einer Region) im Rahmen einer anderen Operation, Axillär
- 5-407.0- Radikale (systematische) Lymphadenektomie im Rahmen einer anderen Operation, Axillär
Lymphknotenexzision als selbstständiger Eingriff
- 5-402.1- Regionale Lymphadenektomie (Ausräumung mehrerer Lymphknoten einer Region) als selbständiger Eingriff, Axillär
- 5-404.0- Radikale (systematische) Lymphadenektomie als selbständiger Eingriff, Axillär
Strahlentherapie
Beginn und Ende der Strahlentherapie können einzeln gemeldet werden. In jedem Fall ist die Ende-Meldung durchzuführen. Dabei sind Beginn, Ende, Zielgebiet, Zielgebiet Seite, Stellung zur OP, Intention, Applikationsart, Einzeldosis und Gesamtdosis sowie Nebenwirkungen zu dokumentieren. Es ist auch anzugeben, wenn keine Nebenwirkungen auftraten.
- Eine intraoperative Strahlentherapie (IORT) ist als eigenständige Meldung mit Behandlungsende zu melden und nicht als OP mit dem OPS „8-523.6 Intraoperative Strahlentherapie“. Als Applikationsart ist K für „endokavitäre Kontakttherapie“ zu dokumentieren.
- Eine Multikatheter-Brachytherapie ist mit der Applikationsart I für „Interstitielle Kontakttherapie“ zu dokumentieren.
- Palliative Bestrahlungen sind zu melden.
Systemtherapie und abwartende Verfahren
Beginn und Ende der Therapien können ggf. einzeln gemeldet werden. Unter anderem sind Stellung zur OP, Intention, Nebenwirkungen (auch wenn keine Nebenwirkungen auftraten) zu melden.
- Primärtherapie und Erhaltungstherapie sind als separate Therapien zu melden.
- Substanzen sind entsprechend der Referenzliste anzugeben.
- Ist die Substanz unbekannt und der / die Betroffene wurde im Rahmen einer Studie behandelt, so sind Studienname und -arm als Protokoll zu dokumentieren.
- Der Protokollname der systemischen Therapie ist zusammen mit der Zyklenzahl im Freitext der Protokollbezeichnung zu dokumentieren.
- Best Supportive Care ist als systemische Therapie zu übermitteln und wird mit der Therapieart SO (Sonstiges) gemeldet.
- Hormontherapien sind zu melden.
- Präoperative systemische Hormontherapien eines Mammakarzinoms gelten als neoadjuvant.
- Osteoprotektive Therapien sind zu melden.
- TACE und Radioembolisation bei Lebermetastasen von Mammatumoren sind zu melden.
Tumorkonferenz
Bitte melden Sie Art und Zeitpunkt der Tumorkonferenz.
Verlauf
- Die Beurteilung des Krankheitsverlaufes und der Remissionsstatus sowie der Leistungszustand (ECOG/Karnofsky) sind im Verlauf zu übermitteln.
- Statusänderungen sind jederzeit zu melden, sobald diese festgestellt werden.
- Bei unauffälligem Verlauf bzw. bei Vollremission ist in den ersten fünf Jahren halbjährlich eine Meldung vergütungsfähig, danach – für weitere fünf Jahre – eine Meldung jährlich.
Empfehlungen des Doku-Netzwerkes
der § 65c-Plattform
Codierung des Morbus Paget der Brust
Morphologie ICD-O-3 | ICD-10-GM | ICD-O-3 | TNM | Quellen |
|---|---|---|---|---|
8540/3 | D05.7 | C50.- | pTis (Paget) | ENCR 2018 |
8541/3 | C50.- | C50.- | pT1 – T4 | ENCR 2018 |
8543/3 | D05.1 | C50.- | pTis | ENCR 2018 |
TNM bei Phylloides-Tumoren der Mamma
Das TNM-Stadium bei einem Phylloides-Tumor der Mamma wird wie die Weichteilsarkome der Extremitäten und des oberflächlichen Stamms klassifiziert (TNM 8. Auflage, Nachdruck 2020, S. 163 ff). Die Dokumentation würde wie folgt aussehen:
- ICD-10-GM: C50.-
- ICD-O Topographie: C50.-
- ICD-O Morphologie: 9020/3 Maligner Phylloides-Tumor (C50.-)